Миниинвазивная детская хирургия
Миниинвазивные вмешательства в детской хирургии
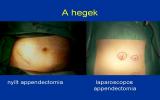
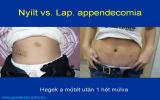
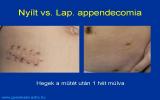
Преимущество миниинвазивных вмешательств заключается в том, что они используют намного меньшие по сравнению с обычными оперативные доступы. Таким образом послеоперационные раны менее болезненны, период заживления короче и косметический результат намного лучше.
В 90-х годах во взрослой хирургии лапароскопия начала распространяться лавинообразно. В первую очередь она прочно заняла позиции в одной из самых распространённых операций взрослого возраста - холецистэктомии. Развитие хирургической техники и инструментов дало возможность проводить с помощью лапароскопа не только холецистэктомию, но и другие виды операций, например фундопликацию, резекцию кишки, удаление простаты и т.д.
В детской хирургии лапароскопия не нашла широкого применения на сегодняшний день по ряду причин. Одной из них является например то, что в детском возрасте желчнокаменная болезнь встречается редко. Далее, вследствие меньших размеров детского организма необходимы лапароскопические инструменты меньших размеров. Использование некоторых незаменимых в лапароскопии инструментов, например трокаров, является очень рискованным в брюшной полости маленьких детей. Но несмотря на всё это, благодаря развитию техники операций и хирургического инструментария, лапароскопические операции всё-таки находят своё место и в детской хирургии.
Ниже описаны лапароскопические операции, которые выполняются в нашем отделении детской хирургии, с их преимуществами.
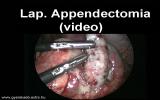
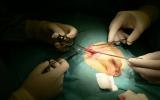
Лапароскопическая аппендэктомия:
Оперативный доступ: сначала делаем 10 миллиметровый разрез через пупок, через который вводим первый инструмент в брюшную полость. Важно вместо прокола острым трокаром именно сделать маленький разрез и через него ввести первый инструмент и камеру. Далее в гипогастрии делаются два пятимиллиметровых разреза через которые вводятся второй и третий инструменты, под постоянным контролем камеры, что позволяет избежать повреждения органов брюшной полости.
Суммарная длинна ран около 20 мм, примерно половина этой длинны приходится на пупок. Это несравнимо с длинной послеоперационной раны 8-10 см, которая при обычной лапаротомии считается ещё маленькой. Следующее преимущество лапароскопической операции заключается в том, что мы можем провести полную ревизию органов брюшной полости, в то время как при обычной аппендэктомии у нас нет такой возможности; мы можем обследовать только те участки кишечника, которые находятся в непосредственной боизости от операционной раны. Это преимущество особенно хорошо в тех случаях, если настоящей причиной острого живота является не аппендицит.
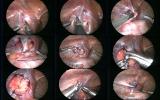
На собственном опыте мы убедились в том, что в послеоперационном периоде дети испытывают меньшие боли, быстрее выздоравливают и быстрее покидают стационар. С осложнениями при заживлении раны, послеоперационным нагноением раны, а также другими осложнениями после лапароскопической аппендэктомии мы ещё не встречались. Единственная проблема заключается в том, что лапароскопическая операция занимает хоть и незначительно, но всё-таки больше времени. Но и эту проблему можно решить хорошим мастерством и сработанностью операционной бригады (фотография 1-6.).
Лапароскопическая операция при крипторхизме:
Сегодня при определённых формах крипторхизма, когда яичко не пальпируется в паховой области, и таким образом с большой вероятностью находится в брюшной полости, лапароскопия стала уже практически обязательной. И в данном случае не потому, что её ребёнок легче переносит, а потому, что вероятность успешной операции здесь намного больше. Особенно в случае двухстороннего крипторхизма, когда есть подозрение, что ребёнок интерсексуален.
До появления лапароскопии поиск яичка в случае крипторхизма начинался со вскрытия паховой области. Если не удавалось обнаружить яичко в паховой области (паховом канале), то надо было вскрывать брюшную полость и там продолжать его поиск. Но так как с пахового доступа провести ревизию брюшной полости очень трудно, то и находящееся в ней яичко соответственно очень трудно найти. Оставленное в брюшной полости яичко представляет собой серьёзную опасность из-за большой склонности к злокачественному перерождению.
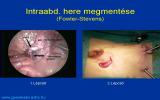
В некоторых случаях яичко можно низвести в мошонку из пахового канала при помощи лапароскопа (фотография 7.). Сосуды яичка мобилизируются намного легче, чем при открытой операции. В том случае, если яичко нельзя низвести в мошонку из-за короткого семенного канатика, то лапароскопия предоставляет возможность сделать одно- или двухэтапную операцию Fowler-Stephens, суть которой заключается в том, что перевязываются магистральные сосуды яичка, но при этом остаётся кровоснабжение яичка от коллатералей, и после этого оно низводится в мошонку (фотография 8.).
Лапароскопическая операция при водянке яичка:
Есть много способов лечения водянки яичка. При всех этих способах нет существенной разницы в результатах лечения. Каждый хирург предпочитает тот способ оперативного лечения, который ему более симпатичен. Преимущество лапароскопии заключается в том, что с маленького доступа можно проводить вмешательство с обеих сторон, операция не длится долго, и, главное, лапароскопическая техника обеспечивает хороший обзор. Сосуды яичка можно легко перевязать и пересечь (рисунок 9.).
Лапароскопическая операция ACE (antegrade colonic enema):
Лапароскопическая операция АСЕ (хирургическое лечение хронического запора или инконтиненции).
Выведение аппендикса на переднюю брюшную стенку (аппендикостома) позволяет пациенту безболезненно ввести в толстую кишку тонкий катетер, через который он может делать себе клизмочки, и таким образом очистить толстый кишечник. Лапароскопическая операция вызывает у пациента меньший стресс, а также имеет намного лучшие косметические результаты.
Лапароскопическая фундопликация:
Хирургическое лечение гастро-эзофагиального рефлюкса или же фундопликация представляет собой пожалуй одну из лучших возможностей для применения лапароскопической техники. С помощью лапароскопической техники можно избежать большой лапаротомной раны и большого послеоперационного рубца. При этом камера обеспечивает очень хороший детальный обзор, а современный инструментарий позволяет проводить вмешательство с высокой точностью
Лапароскопическая холецистэктомия:
Желчнокаменная болезнь хоть и очень редко, но всё же встречается в детском возрасте. Рассасывание жёлчных камней в детском возрасте маловероятно, поэтому в случае холелитиаза показана холецистэктомия. В детском возрасте точно так же как и во взрослом лапароскопическое лечение желчнокаменной болезни имеет бесспорные преимущества. Хотя лапароскопическая холецистэктомия и получила наиболее широкое распространение во взрослой хирургии, наличие специального инструментария и подготовленных специалистов в отделениях детской хирургии однозначно является позитивным моментом.
Лапароскопическая дезинвагинация:
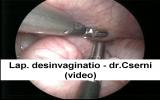
Примерно 80% случаев инвагинации разрешается без оперативного вмешательства (с помощью пневматической или гидростатическаой дезинвагинации). Но оставшаяся примерно пятая часть случаев требует операции. При классической технике эти оперативные вмешательства выполняются с поперечного разреза над пупком. Лапароскопическая дезинвагинация проводится с 3-х пятимиллиметровых разрезов (рисунок). Тонкая кишка, которая ввёрнута в толстую, осторожно выворачивается (вытягивается) из неё (рисунок-видео 10.). Этот манёвр в некоторой степени противоречит принципам открытой лапаротомной дезинвагинации, при которой делается акцент на том, что инвагинированная кишка не вытягивается, а выдавливается из толстой кишки, но лапароскопическая хирургия опровергла на сегодняшний день эту и многие подобные ей догмы. В то же время возможно, что в тяжёлом случае инвагинации, когда наступает некроз стенки кишки, разрешить инвагинацию с помощью лапароскопии нельзя, или же можно, но с очень большим риском повредить стенку кишки. Поэтому если смптомы инвагинации наблюдаются уже длительное время, то успех операции сомнителен. Хотя на представленном видео показано, как проведена лапароскопическая дезинвагинация ребёнку, у которого симптомы длились уже 18 часов. Эта дезинвагинация была проведена мной, и я не столкнулся ни с какими особыми трудностями. На дезинвагинационный манёвр и на последующую аппендэктомию ушло 40 минут. В то же время следует принять во внимание и тот факт, что при открытых операциях мы часто наблюдали, как при прикасании к кишке или же сразу после вводного наркоза (под действием релаксантов) инвагинация разрешалась спонтанно. В таких случаях лапароскопия однозначно имеет преимущества.
Лапароскопическое лечение грыж в детском возрасте:
Хирургия грыж детского возраста полностью отличается от таковой у взрослых. Паховый канал у детей очень короткий, оперативное вмешательство как правило проводится с очень маленького разреза (без вскрытия пахового канала) в течение нескольких минут, в имплантанте (например сетке) в детском возрасте нет необходимости. Поэтому лапароскопической технике не удалось до конца завоевать сердца детских хирургов. Но несмотря на это, есть моменты, когда лапароскоп может серьёзно помочь. Например тогда, когда надо подтвердить или опровергнуть наличие паховой грыжи с противоположной стороны. Привожу один короткий пример: у одного ребёнка я обнаружил правостороннюю паховую грыжу. Слева я нашёл только косвенные подтверждения паховой грыжи, однозначно подтвердить я её не мог. Родители не замечали грыжу с левой стороны, но один из моих коллег задокументировал левостороннюю паховую грыжу. При открытой операции справа я ввёл в брюшную полость 5-миллиметровую оптику через выделенный грыжевой мешок (рисунок 11.) и таким образом изучил состояние левого пахового канала. Поскольку с левой стороны я не обнаружил никаких отклонений, то соответственно и оперативного вмешательства (ненужного и неоправдвнного) я там не проводил.
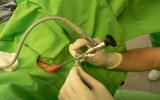
Эндоскопическая инъекция Deflux-а (STING):
Лечение пузырно-мочеточникового рефлюкса является комплексным. В тяжёлых случаях болезни кроме консервативной антибиотикотерапии необходима также хирургическая коррекция пузырно-мочеточникового соединения для предупреждения обратного оттока мочи.
Открытые операции имеют очень хорошие результаты, но они причиняют ребёнку очень большой стресс. Ребёнок выходит из операционной с мочевым катетером, дренажом, мочеточниковой шиной. После этого его ждёт длительное пребывание в стационаре со строгим постельным режимом. Эндоскопическая техника делает возможным миниинвазивное лечение даже тяжёлых форм рефлюкса. Инъекция нерассасывающегося вещества, введённая в устье мочеточника, способна устранить рефлюкс. Преимущество данной техники заключается в том, что нет необходимости вскрывать брюшную стенку и мочевой пузырь. Оптика вводится через уретру в полость мочевого пузыря (рисунок 12.) и инъекция вводится под визуальным контролем. Введённое вещество сужает устье мочеточника (Deflux-видео 13.). Вмешательство практически не имеет никаких осложнений, в крайнем случае оно не получается (данная процедура успешна примерно в 85% случаев), рефлюкс не исчезает, а только ослабляется. Принимая во внимание то, что данную процедуру можно повторять, и стрессовая нагрузка на ребёнка при ней минимальна, то даже её многократное повторение все ещё лучше, чем одна открытая операция (при одном и том же результате). Эта манипуляция очень популярна в клинике детской хирургии в Дублине (заведующий - проф. Puri). Будучи там, я за 2 года не видел ни одной открытой операции, несмотря на то, что каждый день поступало по несколько детей с пузырно-мочеточниковым рефлюксом.